ステージ(病期)とTNM
TNM分類ってなに?:肺がんの大きさと広がり
肺がんのステージ(病期)とは - 進行度の分類
肺がんは、がんの大きさと広がりによって進行度を分類し、ステージ(病期)を判断します。
進行度の分類には、TNM分類が用いられます。
T:原発腫瘍(原発がん・最初に発生したがん)の大きさと周囲の組織への広がり
N:リンパ節転移の有無
M:遠隔転移の有無
これらの組み合わせが細かく分類され、それによってステージが定められます。
肺がんのステージには、Ⅰ期(ⅠA、ⅠB)、Ⅱ期(ⅡA、ⅡB)、Ⅲ期(ⅢA、ⅢB、ⅢC)、Ⅳ期(ⅣA、ⅣB)があります。たとえば、肺のがんが小さく、肺の中だけにとどまっている場合はステージⅠ期に分類されます。がんの進行の程度に応じて、Ⅱ期、Ⅲ期、Ⅳ期とステージが上がっていきます(ステージ分類の詳細はこちら)。
自分のがんのステージを知り、進行度をきちんと把握して、今後の治療について主治医とよく話し合いましょう。
TNM分類(UICC-9版)
| 解説 | 分類 | |
|---|---|---|
| T‐原発がんの進展度 |
原発腫瘍(最初にできたがんの大きさ)ををあらわし、大きくはT1~T4の4段階に分けられ、T1はさらにa~c等分類されます。
胸部造影CT、FDG-PET/CT |
TX T0 Tis T1mi T1a T1b T1c T2a T2b T3 T4 |
| N‐リンパ節転移 |
所属リンパ節(肺の周囲にあってがんが転移しやすいリンパ節)への転移の有無をあらわし、転移がない場合はN0、ある場合はどのリンパ節に転移しているかによってN1~N3に分類されます。 検査方法:
胸部造影CT、FDG-PET/CT |
N0 N1 N2a N2b N3 |
| M‐遠隔転移 |
離れた場所(反対側の肺や、肝臓、骨、筋、副腎等肺以外の臓器)や首、わきの下など肺から離れた遠くのリンパ節への転移の有無をあらわします。転移がない場合はM0、ある場合はM1の4段階に分類されます。 検査方法: FDG-PET/CT、頭部造影MRI |
M0 M1a M1b M1c1 M1c2 |
TNM分類:T‐原発巣の進展度
腫瘍の大きさ
TX
原発腫瘍の局在を判定できない
T0
原発腫瘍を認めない
Tis
上皮内がん(carcinoma in situ)
T1
肺または臓側胸膜に存在するか、葉気管支より葉気管支より末梢にがんが存在する
T1mi:微少浸潤性腺がん:最大充実成分径≦0.5cmでかつ病変全体径≦3cm
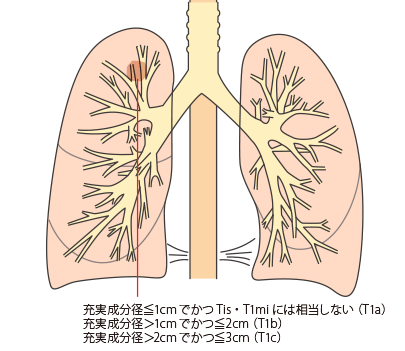
T1a:最大充実成分径≦1cmでかつTis、T1miには相当しない
T1b:最大充実成分径>1cmでかつ≦2cm
T1c:最大充実成分径>2cmでかつ≦3cm
T2
腫瘍が以下を満たす場合
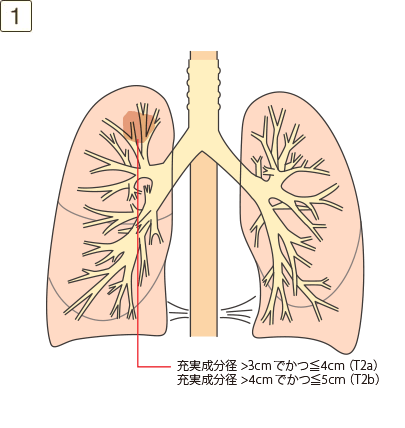
T2a:最大充実成分径>3cmでかつ≦4cm、または最大充実成分径≦3cmでも以下のいずれかであるもの
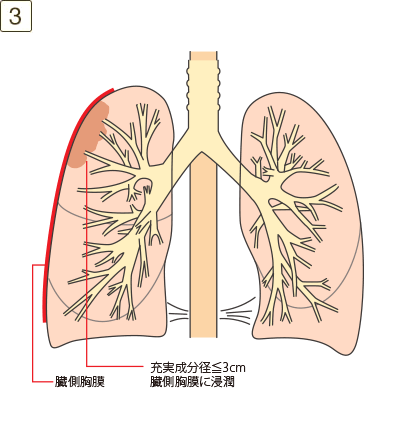
- ・臓側胸膜に浸潤
- ・隣接する肺葉に浸潤
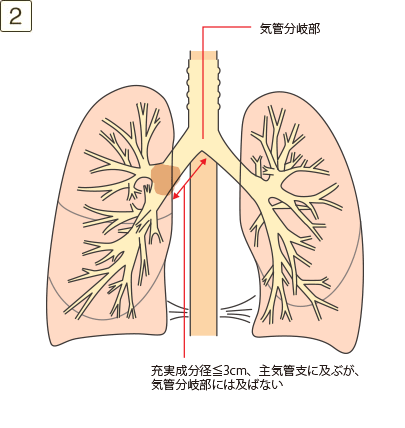
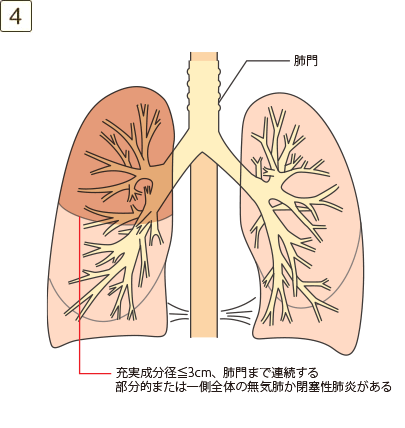
- ・腫瘍が主気管支に及ぶが気管分岐部には及ばないか、肺門まで連続する部分的または一側全体の無気肺か閉塞性肺炎がある
T2b:最大充実成分径>4cmでかつ≦5cm
T3
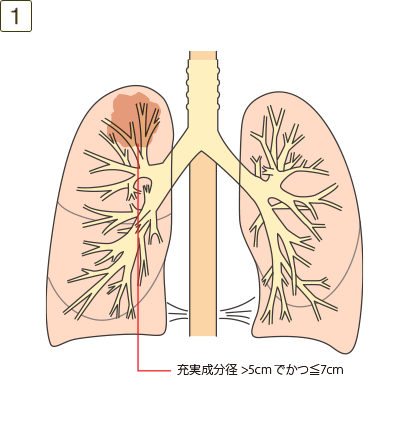
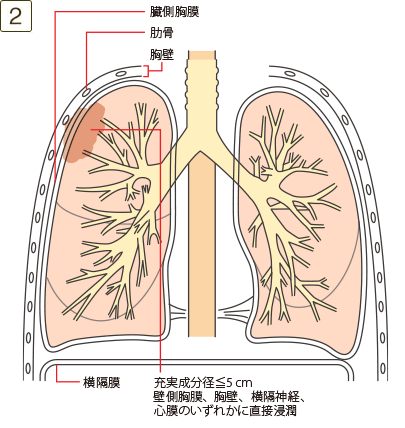
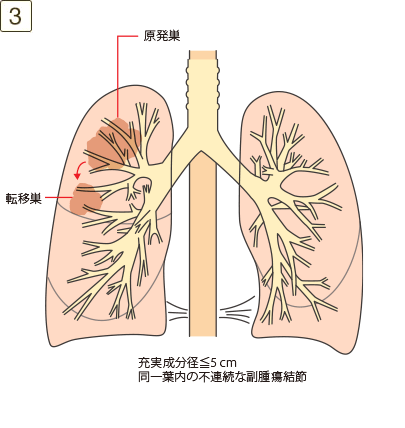
腫瘍が以下を満たす場合
- ・最大充実成分径>5cmでかつ≦7cm、または最大充実成分径≦5cmでも以下のいずれかであるもの
- ・壁側胸膜、胸壁への浸潤
- ・心膜、横隔神経、奇静脈への浸潤
- ・胸部神経根(T1、T2など)または星状神経節への浸潤
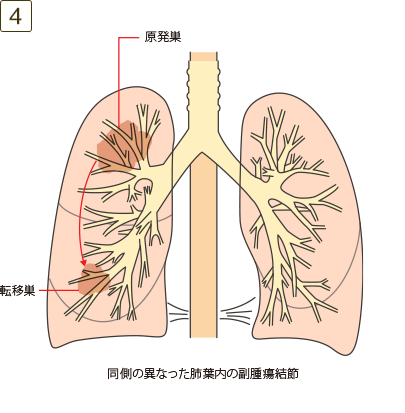
- ・原発巣と同一葉内の不連続な副腫瘍結節
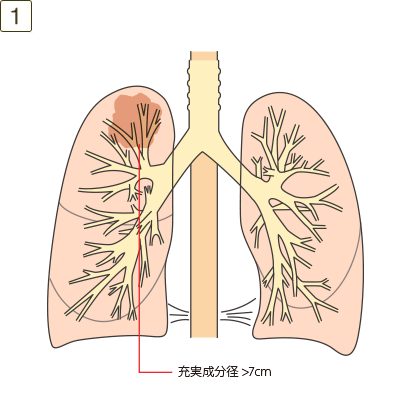
T4
腫瘍が以下を満たす場合
- ・最大充実成分径>7cm、または大きさを問わず以下のいずれかであるもの
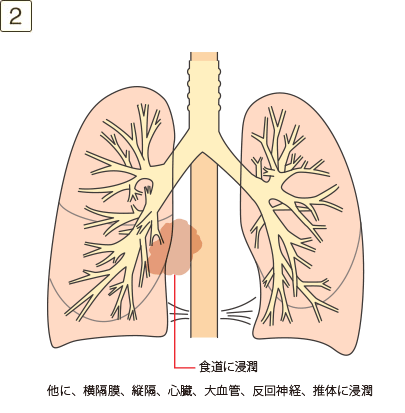
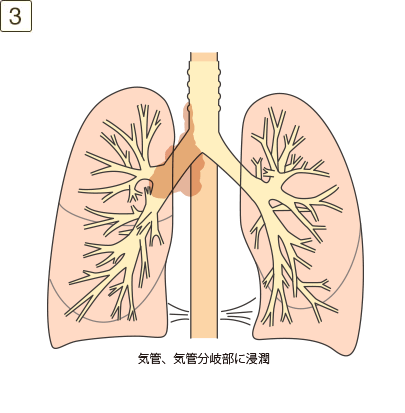
- ・縦隔、胸腺、気管、気管分岐部、反回神経、迷走神経、食道、横隔膜への浸潤
- ・心臓、大血管(大動脈、上・下大静脈、心膜内肺動静脈)、腕頭動脈、総頸動脈、鎖骨下動脈、腕頭静脈、鎖骨下静脈への浸潤
- ・椎体、椎弓板、脊柱管、頸椎神経根、腕神経叢への浸潤
- ・原発巣と同側の異なった肺葉内の副腫瘍結節
TNM分類:N-リンパ節転移
リンパ節への転移の有無
NX
所属リンパ節評価不能
N0
所属リンパ節転移なし
N1
同側の気管支周囲かつ/または同側肺門、肺内リンパ節への転移で原発腫瘍の直接浸潤を含める
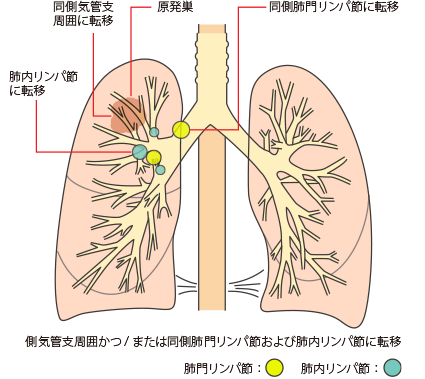
N2
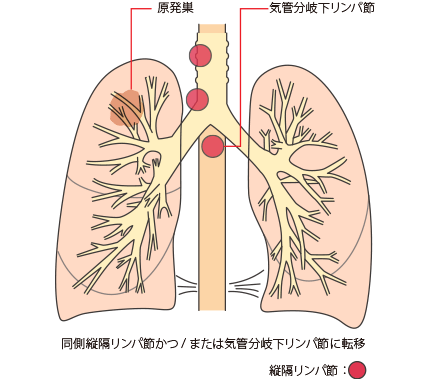
同側縦隔かつ/または気管分岐下リンパ節への転移
N2a:単一N2ステーションへの転移
N2b:複数N2ステーションへの転移
N3
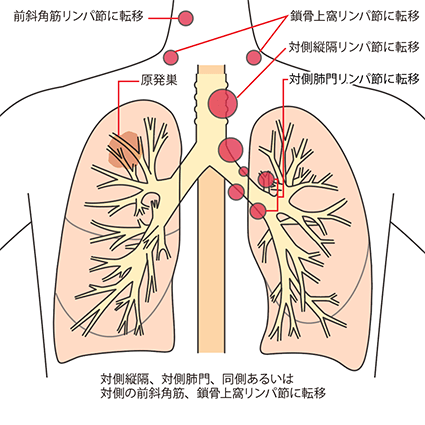
対側縦隔、対側肺門、同側あるいは対側の斜角筋/鎖骨上窩リンパ節への転移
TNM分類:M‐遠隔転移
離れた場所の腫瘍の有無
M0
遠隔転移なし
M1
遠隔転移がある
M1a:対側肺内の副腫瘍結節、胸膜または心膜の結節、悪性胸水(同側、対側)、悪性心嚢水
M1b:肺以外の一臓器への単発遠隔転移がある
M1c:肺以外の一臓器または多臓器への多発遠隔転移がある
M1c1:胸腔外一臓器への多発転移
M1c2:胸腔外多臓器への多発転移
肺がんがリンパ節に転移した場合は
人間の身体には、血管と同じように全身をめぐるリンパ系というネットワークがあります。リンパ系は、身体中に張りめぐらされたリンパ管と、リンパ管の集まるリンパ節からできており、細菌やがん細胞をやっつける免疫機能を担っています。
がんが大きくなって近くのリンパ節に広がると、がん細胞がリンパ管を通って、別のリンパ節へ転移するリンパ行性転移が起こります。肺には多くのリンパ節があるため、肺がんはリンパ行性転移を起こしやすいがんといえます。
リンパ節転移が起こると、リンパ節が腫れて周囲の神経や器官を圧迫するため、いろいろな症状が起こります。
リンパ節への転移とステージ・症状
がんの部位に応じて転移しやすいリンパ節がグループ化されており、それを所属リンパ節といいます。
肺がんでは、肺門(肺の入り口周辺)リンパ節、肺内(肺の中)リンパ節、縦隔(左右の肺に挟まれた空間)リンパ節という3つのグループに分かれます。
所属リンパ節への転移の段階はN因子(NX、N0、N1、N2、N3)で表され、病期(ステージ)を決める要素のひとつです。数字が大きくなるほど、転移の範囲が広がっていることを示します。
肺がんのリンパ節転移をN因子で表すと、
NXは、所属リンパ節に転移があるかどうか評価できないことです。所属リンパ節がすでに摘出されているときなどにNXとなります。
N0は、所属リンパ節に転移がないことです。
N1は、最初にできたがん(原発巣)と同じ側の気管支周囲や肺門または肺内リンパ節に転移があることです。
N2は、原発巣と同じ側の縦隔リンパ節または気管支が分かれる部位のリンパ節に転移があることです。
N3は、原発巣とは反対側の縦隔リンパ節や肺門リンパ節または鎖骨上のリンパ節、首の付け根にあるリンパ節に転移があることです。
肺の入り口や気管支周辺のリンパ節に転移があると、咳が出てくることがあります。
気管支前リンパ節に転移が起こると、上大静脈が圧迫されるので上半身のむくみや息切れ、頭痛、めまい、眠気等の上大静脈症候群が現れることがあります。
左側の気管支リンパ節に転移が起こると、かすれ声が起こることがあります。
リンパ節転移があると、病期(ステージ)はⅡ期以上と判定されます。
リンパ節転移の検査
肺がんのリンパ節転移を調べるための画像検査には、CTやPET(ポジトロン断層撮影法)があります。
CTは、X線とコンピューターを用いて、身体を輪切りにした断面像を撮影する検査です。PETは、がん細胞によく取り込まれる物質を体内に注入し、がん細胞が集まっている部位を探しだす検査です。
画像検査で転移が疑われるリンパ節を特定したら、その部位からがん細胞を採取するために気管支鏡検査、縦隔鏡検査、胸腔鏡検査などをおこないます。
これらの検査で採取した細胞や組織を用いて細胞診検査をおこない、肺がんの組織型や病期(ステージ)を決定します。
リンパ節は他の部位と比べて転移を起こしやすいため、原発巣を手術で取り除くとき、同時に、所属リンパ節の切除(リンパ節郭清)もおこなうのが一般的です。リンパ節をどの程度切除するか(リンパ節郭清度)は原発巣の部位等によって決まります。
リンパ節転移を起こしていても、原発巣とともにリンパ節転移をすべて切除できれば、再発・転移の可能性を低下させることができます。
参考:
・日本肺癌学会編:肺癌取扱い規約 第9版. 2025年1月, 金原出版株式会社
監修:日本医科大学 呼吸器・腫瘍内科学分野
教授 笠原寿郎先生
2022年12月掲載/2025年8月更新